当前位置:首页>科普园地>前沿趋势
前沿趋势
[科普园地]警惕!有这四个坏习惯,胃癌风险高一倍
胃癌在我国的发病率很高,尤其在男性群体中。胃癌在我国男性群体中的发病数仅次于肺癌排第二,并且其发病数大约是女性中发病数的两倍,这其中就和男性更喜欢喝酒等生活方式有关。我们都知道不好的生活习惯会增大很多疾病的发生的风险,反之好的生活习惯则会降低很多疾病的风险。但是好的习惯/坏的习惯对胃癌的发生率到底会影响到一个什么什么程度呢?

近日《柳叶刀 肿瘤学》刊登了一个南京医科大学的团队的研究,研究人员对我国10254位胃癌患者和10914位未患胃癌的患者进行了10.4年的跟踪调查来分析基因因素和生活方式因素与胃癌风险的关系,结果发现与有着健康生活方式的人群相比,不健康生活方式的人群患胃癌的风险增加了接近一倍。
生活方式对胃癌的影响

研究人员列出了四种健康的生活方式因素,分别为:不吸烟、不喝酒、少吃加工食物、经常吃新鲜果蔬。然后将生活方式分为三类,健康生活方式(满足以上4种)、一般生活方式(满足以上2~3种)、不健康生活方式(满足以上0~1种)。通过将人群的生活方式与胃癌的发生情况做出对比,结果如下图所示。
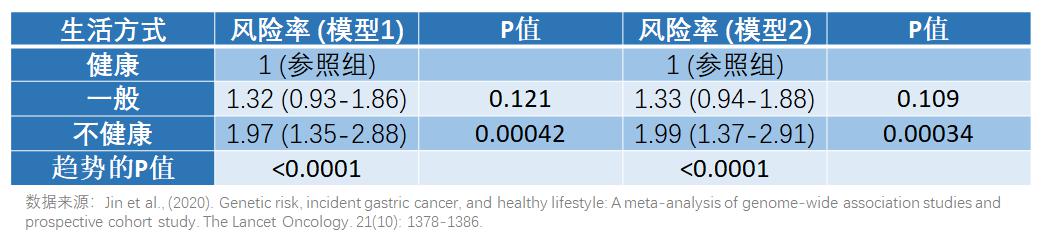
与健康生活方式的人群相比,一般生活方式的人群胃癌风险率上升了接近三分之一(风险率:1.32/1.33 VS 1),而不健康生活模式人群患胃癌的风险与健康生活方式人群相比增加了接近一倍(风险率:1.97/1.99 VS 1)。
基因风险对胃癌的影响
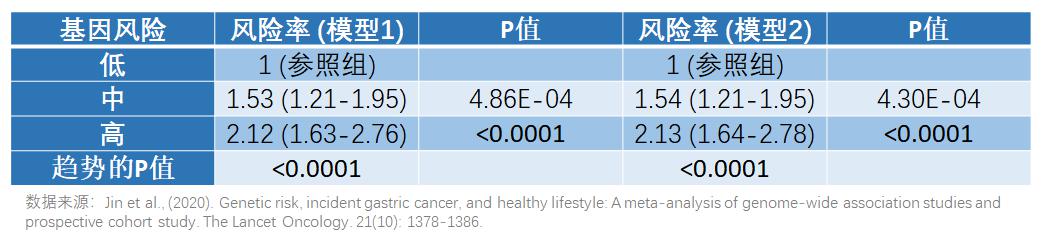
研究人员也对基因的风险做了研究,基因风险对胃癌的发生率影响也是很大。中等基因风险的人群患胃癌的概率与低基因风险的人群相比高了超过一半(风险率:1.53/1.54 VS 1),而且高基因风险的人群患胃癌的风险比低基因风险的人群高了一倍多(风险率:2.12/2.13 VS 1)。
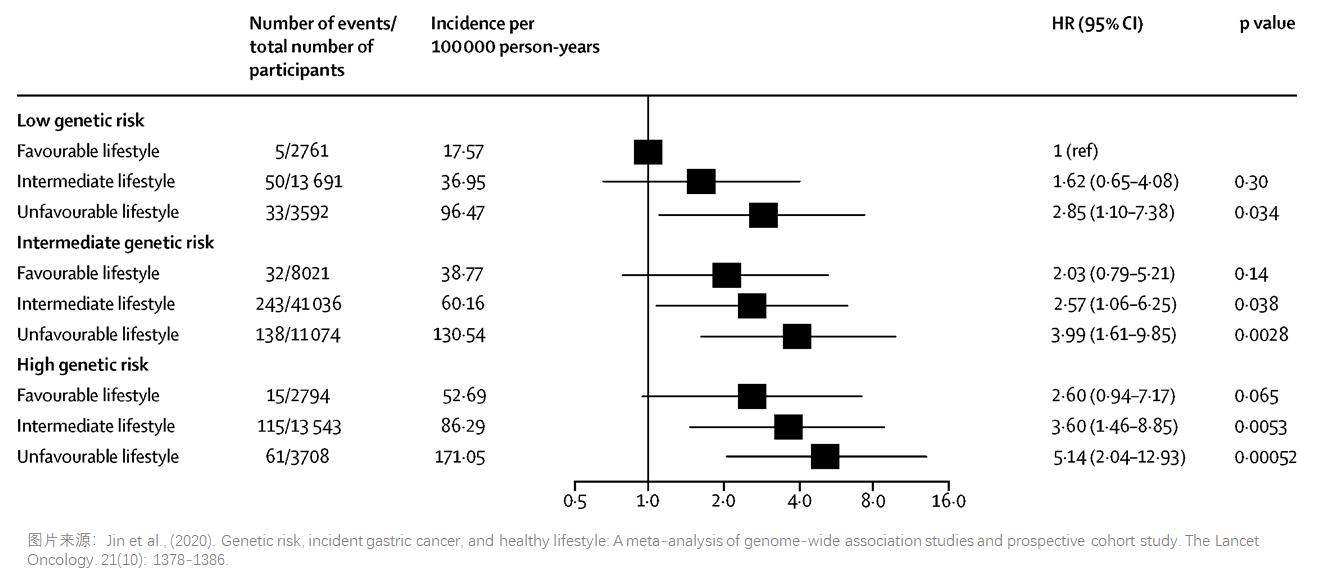
基因是不可改变的,而生活方式是可以改变的。对于高基因风险的人群,如果还保持一个不健康的生活方式,那这类人群患胃癌的风险将是低基因风险且生活健康的人群患胃癌风险的五倍,但是如果高基因风险人群能有一个健康的生活方式,患胃癌的风险就会下降接近一半(风险率:5.14 VS 2.60)。
为什么这些生活方式会有影响

首先说说饮酒和吸烟,酒精和烟草是一级致癌物,能够增加很多癌症的风险以及其他慢性病的发病率。

加工食品营养价值低,加工食物盐分超标,摄入过多的盐会加重幽门螺杆菌的感染,从而增大患胃癌的风险。并且中国人喜爱的腌制食品含有很多亚硝酸盐,而亚硝酸盐也是一级致癌物。

新鲜的蔬菜和水果含有丰富的营养素,这些营养素(如维C、抗氧化多酚等)具有预防癌症的效果,因此多吃新鲜的水果蔬菜能降低多种癌症的风险。
研究的局限性
当然,研究人员也提到了这个研究的局限性。比如研究人员只分析了总的胃癌的风险,并未细分肿瘤的亚型或部位(比如贲门癌或非贲门癌)。我们都知道幽门螺杆菌是胃癌的主要成因,并且幽门螺杆菌在我国的感染率很高,这个研究里研究人员没能将人群中幽门螺杆菌的情况也考虑进去。
能够抑制幽门螺杆菌的食物

由于幽门螺杆菌在胃癌的发生中扮演着重要的角色,所以不得不引起我们重视。植物性食物含有丰富的营养素以及植物化学成分,这些成分具有很广泛的健康效果,其中就包括抑制幽门螺杆菌。以上列出了部分能够预防幽门螺杆菌感染的食物,大家可以在平日的饮食里适当的食用以上食物,这样就能降低感染幽门螺杆菌的风险。

总之,这个研究对于我们很有意义。吸烟、喝酒、经常吃加工食品、很少吃新鲜水果蔬菜这四个坏习惯会让患胃癌的风险增加一倍。我们没办法改变基因,对于高基因风险的人群能有一个好的生活方式的话,其患胃癌的风险会显著下降。
参考文献:
Jin et al., (2020). Genetic risk, incident gastric cancer, and healthy lifestyle: A meta-analysis of genome-wide association studies and prospective cohort study. The Lancet Oncology. 21(10): 1378-1386.
Liu et al., (2018). Natural products for the prevention and management of helicobacter pylori infection. Comprehensive Reviews in Food Science and Food Safety. 17: 937-952.
郑荣寿 et al., (2019). 2015年中国恶性肿瘤流行情况分析. 中华肿瘤杂志. 41(1): 19-28.









